Центр общественного здоровья и медицинской профилактики
режим работы: пн-пт 7.00-20.00,
тел.: (861) 226-27-90,
регистратура: (861) 226-27-67
Школа здоровья "Инсульт"
Общий регламент
Цикл образовательной подготовки состоит из трех занятий, продолжительностью 1,5 часа каждое (из двух частей по 45 минут каждая). Работа школы строится на групповой и индивидуальной основе – в течение 3-х дней или в течение одного семинарского дня.
План занятий
|
N°пп |
Тема занятий |
Ответственный за исполнение |
|---|---|---|
|
1 |
2 |
3 |
|
1 |
Основные заболевания, способствующие инсульту: артериальная гипертония, атеросклероз, заболевания сердца, сахарный диабет. Факторы риска инсульта. Правила рационального питания. Физическая активность. |
|
|
2 |
Формы клинического течения инсульта, принципы лечения.Основные принципы реабилитации Первая помощь при остром нарушении мозгового кровообращения.Суммарный сердечно-сосудистый риск, (прогностическое значение и методика определения) |
|
|
3 |
Первичная профилактика сердечно-сосудистых заболеваний: 1. Факторы риска и их профилактика 2. Роль службы медицинской профилактики в предупреждении ССЗ |
|
ЗАНЯТИЕ 1
Основные заболевания, способствующие инсульту: артериальная гипертония, атеросклероз, заболевания сердца, сахарный диабет.
А р т е р и а л ь н а я г и п е р т о н и я может длительное время протекать без каких-либо ощущений и в то же время наносить существенный вред здоровью. При этом сердце постоянно работает с повышенной нагрузкой, травмируются стенки сосудов, ускоряется развитие атеросклероза. Создается реальная угроза тяжелых осложнений: инсульта, инфаркта миокарда, поражения почек, сетчатки глаза.
По данным научно-исследовательского института неврологии Российской академии медицинских наук только артериальная гипертония и артериальная гипертония в сочетании с атеросклерозом отмечены у 78,2% больных, перенесших инсульт. Результаты обширных зарубежных исследований показали, что у больных с диастолическим давлением 105 мм рт.ст. риск развития инсульта был в 10 раз, а ишемической болезни сердца – в 5 раз выше, чем у пациентов с диастолическим давлением 96 мм рт.ст. Длительное снижение диастолического давления на 5,7 и 10 мм рт.ст. приводило к снижению количества инсультов на 34%,46% и 56%, а ишемической болезни сердца – на 24%, 30% и 37% соответственно.
Нервные клетки с трудом переносят недостаток притока крови. Если кровеносные сосуды не доставляют требуемое количество кислорода и питательных веществ, то их функционирование нарушается.
При повышенном артериальном давлении страдают не только сосуды самого мозга, но и другие, в том числе и магистральные внечерепные: сонные и позвоночные артерии, по которым кровь поступает в мозг. Изменяются их эластический каркас и мышечный слой. Это приводит к удлинению, расширению и извитости артерий, а в последующем к деформации, перегибам и сужению магистральных артерий. В результате нарушается кровоток, резко колеблется артериальное давление и значительно увеличивается риск развития острых нарушений мозгового кровообращения.
Во время гипертонического криза происходит срыв механизма регуляции мозгового кровообращения. Относительно автономный мозговой кровоток становится зависимым от прироста артериального давления. Плазма крови проникает как в стенку артерий, так и за ее пределы. Возникает фильтрационный отек и компрессионное малокровие мозга. Повторный выход плазмы крови за пределы сосудов, небольшие кровоизлияния приводят к изменениям вещества мозга. В последствии в этих участках образуются рубцы и небольшие полости. Во внутримозговых сосудах при длительной артериальной гипертонии, протекающей с кризами, образуются мелкие аневризмы (мешотчатые расширения) – своеобразные маленькие бомбы, которые долгое время могут не давать о себе знать и неожиданно взорваться кровоизлиянием.
Однако ошибочно думать, что изменения артерий и вещества мозга бывают только у больных с тяжелыми формами артериальной гипертонии, при повторных гипертонических кризах. Они могут возникнуть уже на ранних стадиях болезни при длительном спазме мозговых сосудов. Даже при неосложненной "мягкой" артериальной гипертонии может значительно нарушаться кровоснабжение мозга, о чем свидетельствуют изменения его вещества, выявляемые современными методами исследования (например, компьютерной томографией головного мозга). Поэтому очень важно регулярное лечение под контролем уровня артериального давления и в тех случаях, когда болезнь еще не набрала силу и, казалось бы, ничего не беспокоит.
Основными принципами лечения больных артериальной гипертонией являются:
1. сочетание лекарственных средств с немедикаментозными методами коррекции артериального давления (психологические методы воздействия, повышение физической активности, ограничение потребления поваренной соли, снижение избыточной массы тела, отказ от курения, ограничение приема алкоголя);
2. индивидуальный подбор лекарств с учетом не только тяжести и характера заболевания, но и состояния сердечной деятельности, наличия атеросклеротического поражения магистральных артерий головы и сосудистой патологии мозга, нарушений углеводного и липидного обменов;
3. постепенное снижение артериального давления до оптимального для каждого больного уровня;
4. практически пожизненное проведение лечения.
А т е р о с к л е р о з
Причиной атеросклеротических изменений в сосудах являются нарушения содержания в крови липидов (жироподобных веществ) с повышением концентрации общего холестерина. Из них наибольшую агрессивность проявляют липопротеиды низкой плотности, которые при окислении повреждают внутреннюю оболочку кровеносных сосудов (эндотелий), провоцируя образование атеросклеротических бляшек. Поврежденный эндотелий лишается способности образовывать сосудорасширяющие вещества, что проявляется наклонностью к спазмам сосудов, в том числе мозга и сердца.
Доказано, что гиперхолестеринемия (повышенный уровень холестерина в крови) наряду с артериальной гипертонией и курением является одним из основных обратимых факторов риска сосудистых заболеваний мозга, сердца и других проявлений атеросклероза.
Эффективным способом, позволяющим уменьшить риск развития атеросклероза, является снижение уровня избыточного холестерина. Он представляет собой биологически активное вещество, входящее в состав мембран клеток, и является предшественником стероидных гормонов и желчных кислот. Холестерин усваивается тканями и органами, в том числе головным и спинным мозгом и сам по себе не вреден. Неприятности начинаются тогда, когда содержание холестерина значительно повышается или нарушается равновесие его форм.
Имеются два источника поступления холестерина в организм: с пищей животного происхождения (экзогенный) – 20%, синтезируется печенью – 80 %, который поступает в кишечник вместе с желчью, откуда снова всасывается в кровь. Диеты с низким содержанием холестерина, сбалансированное питание помогают лишь уменьшить поступление экзогенного холестерина.
С открытием липопротеидов и определениемих роли в образовании атеросклеротических бляшек в профилактике атеросклероза появились новые возможности. Липопротеиды представляют комплексы производных липидов с белками – транспортные формы липидов. Они растворимы в воде и способны переносить липиды, поступающие в кровь при всасывании из кишечника, в органы и ткани. Различают две разновидности липопротеидов: высокой и низкой плотности. Липопротеиды высокой плотности удаляют избыток холестерина из крови и тканей и не принимают участия в образовании атеросклеротических бляшек. Липопротеиды низкой плотности доставляют холестерин к органам и тканям по кровеносным сосудам, во внутренней стенке которых они могут откладываться, образуя пятно, которое затем разрастается в бляшку. Повышение содержание холестерина в крови связано с увеличением уровня холестерина липопротеидов низкой плотности, несущих холестерин к стенкам сосудов.
Существует пять золотых правил диеты для устранения нарушений обмена липопротеидов:
1. уменьшить общее потребление жиров и легко усвояемых углеводов (сахар, кондитерские изделия);
2. уменьшить потребление поваренной соли до 3-5 г в сутки;
3. резко уменьшить потребление насыщенных жирных кислот (животные жиры, сливочное масло, сливки, яйца);
4. увеличить потребление продуктов, обогащенных полиненасыщенными жирными кислотами (растительные масла, рыба, птица, морские продукты);
5. увеличить потребление клетчатки и сложных углеводов (овощи, фрукты).
З а б о л е в а н и я с е р д ц а
Болезни сердца, ухудшающие его работу, могут нарушать кровоток в артериях, уменьшить кровоснабжение мозга, привести к недостаточному поступлению кислорода и питательных веществ. Тем самым создаются предпосылки для развития ишемического инсульта.
Другой его причиной при заболеваниях сердца является тромбоэмболия. Кусочки тромбов переносятся с током крови и могут закупорить артерии мозга. Сердечная недостаточность – причина примерно пятой части ишемических инсультов.
К печальному ряду заболеваний сердца, которые могут привести к образованию тромбов и тромбоэмболий принадлежат инфаркт миокарда, болезни клапанов, различные аритмии, атеросклероз дуги аорты. Риск развития инсульта увеличивается и при гипертрофии левого желудочка сердца – утолщении его стенки, что обычно наблюдается при артериальной гипертонии. Не вызывает сомнения, что регулярное лечение заболеваний сердца и сосудов уменьшает вероятность развития инсульта.
С а х а р н ы й д и а б е т
По итогам ряда эпидемиологических исследований установлено, что риск инсульта у мужчин, страдающих сахарным диабетом II типа, в 3 раза, а у женщин – в 5 раз выше, чем у тех, у кого не отмечалось этого заболевания. У больных сахарным диабетом существенно выше смертность при инсульте.
Ведущей причиной обменных и эндокринных расстройств при сахарном диабете является недостаточное поступление инсулина к клеткам, которое приводит к нарушениям обмена не только углеводов, но и белков, и жиров. Взаимными факторами риска являются сахарный диабет и артериальная гипертония. Повышенная концентрация глюкозы в крови на фоне артериальной гипертонии увеличивает вероятность инфаркта мозга, субарахноидального кровоизлияния и геморрагического инсульта.
Причинами увеличения частоты инфаркта мозга вследствие тромбоза у больных сахарным диабетом являются значительные атеросклеротические изменения стенок сосудов мозга, повышение вязкости крови и нарушение ее коагуляционных свойств: угнетение антисвертывающей и активация свертывающих систем. При этом угнетение защитных противосвертывающих реакций организма напрямую зависит от длительности сахарного диабета, выраженности и распространенности поражения сосудистой системы.
Существенную роль в развитии сосудистых нарушений мозга играет патология магистральных сосудов головы (сонных и позвоночных артерий), которые при диабете часто поражаются атеросклерозом.
У больных сахарным диабетом по сравнению с теми, кто не страдает этим заболеванием, имеет ряд особенностей в проявлениях развившихся острых нарушений мозгового кровообращения. Инфаркт мозга у них чаще возникает днем при активной деятельности на фоне повышенного артериального давления. Заболевание чаще приводит к трагическому финалу, особенно, при кровоизлияниях в мозг. Инсульт приводит к выраженной декомпенсации диабетических нарушений: у половины больных развиваются длительные коматозные состояния.
Прогноз у больных сахарным диабетом, перенесших инсульт, гораздо хуже, чем у людей, не страдающих этим заболеванием: они чаще становятся инвалидами, уходят из жизни и, наконец, у них значительно ухудшается течение сахарного диабета. Поэтому очень важно как можно раньше выявить сахарный диабет и начать лечение.
Факторы риска инсульта.
Термином "факторы риска" обозначают особенности образа и условий жизни, а также организма человека, которые не являются причинами заболеваний, но увеличивают вероятность их возникновения.
Многие факторы риска инсульта являются общими и для других сердечно-сосудистых заболеваний. Они подразделяются на две большие группы: внутренние - повышенное артериальное давление, возраст, отягощенная наследственность (инсульт, инфаркт миокарда, гипертоническая болезнь у ближайших родственников), повышенное содержание холестерина в крови, ожирение; внешние – эмоциональный стресс, малоподвижный образ жизни, вредные привычки, особенности экологии. Кроме того, инсульт имеет свойственные только ему факторы риска: начальные проявления недостаточности кровоснабжения мозга, дисциркуляторная энцефалопатия, преходящие нарушения мозгового кровообращения, перенесенные ранее инсульты.
Все факторы риска можно разделить на две большие группы:
1. Нерегулируемые: пол, возраст, время года, климат и др.
2. Поддающиеся воздействию: повышенное артериальное давление, малоподвижный образ жизни, курение, злоупотребление алкоголем, избыточный вес и др.
В о з р а с т и п о л
Частота инсульта зависит от возраста, удваиваясь в каждом последующем десятилетии по сравнению с предыдущим. У пожилых людей (старше 60 лет) инсульт встречается в 17 раз чаще, чем в молодом возрасте (моложе45 лет). Доказано, что у женщин инсульты развиваются в более старшем возрасте, чем у мужчин – на 10-20 лет позднее. Инфаркт мозга при атеросклерозе у мужчин встречается примерно на 30% чаще, чем у женщин, особенно в возрасте старше 65 лет.
В р е м я г о д а и к л и м а т
Инсульт и смерть от него зависят от метеорологических условий и времени года. Для больных сердечно-сосудистыми заболеваниями наиболее неблагоприятным является спастический эффект атмосферы, чаще всего отмечающийся в зимние и весенние месяцы, когда происходит наиболее резкая смена погоды, выпадение осадков, значительные колебания барометрического давления, температуры воздуха и содержание кислорода в атмосфере.
В целом нарушения мозгового кровообращения чаще возникают в период резких перепадов температур. Субарахноидальные кровоизлияния у мужчин чаще бывают поздней осенью, а у женщин – ранней весной.
При изменении погоды и ухудшении самочувствия важно не откладывать визит к врачу и обязательно принять рекомендованные лекарства.
Э м о ц и о н а л ь н ы й с т р е с с
Важное значение в развитии острых нарушений мозгового кровообращения играет эмоциональный стресс. Известно, что индивидуальные особенности человека, его возможности приспособиться к стрессовым ситуациям очень различны. Тем не менее, ведущая роль психоэмоционального напряжения в происхождении основных сердечно-сосудистых заболеваний, нарушений мозгового кровообращения твердо установлена.
Отрицательные эмоцииоказывают длительное последействие и способны накапливаться, переходя в форму "застойного" возбуждения. Это способствует возникновению вегетососудистой дистонии, артериальной гипертонии и атеросклероза – основных сосудистых заболеваний, ведущих к нарушениям мозгового кровообращения.
Роль эмоционального стресса в развитии сосудистых заболеваний не вызывает сомнений. Но исключить этот фактор из жизни современного общества не представляется возможным. Снизить его воздействие можно благодаря укреплению приспособительных механизмов человека к стрессовым ситуациям: физическим и психическим тренировкам, позволяющим "разрядиться" от неотреагированных эмоций.
Н е д о с т а т о ч н а я ф и з и ч е с к а я а к т и в н о с т ь
В наши дни осталось не так много видов работ, требующих тяжелого физического напряжения. Современные транспортные средства избавили людей от необходимости много ходить, эскалаторы и лифты – от подъема по лестницам, телевидение "приковало" людей в часы отдыха к мягким и удобным креслам. Малоподвижный образ жизни привел в резкому уменьшению энергозатрат. В результате ожирение и снижение физической активности стали массовым явлением. Ожирение в свою очередь играет большую роль в развитии артериальной гипертонии, сахарного диабета, повышения уровня холестерина в крови, которые являются самостоятельными факторами риска острых нарушений мозгового кровообращения.
В настоящее время не вызывает сомнения значение гиподинамии в развитии, течении и прогнозе сердечно-сосудистых заболеваний, их распространенности. Гиподинамия изменяет реактивность и тонус сосудов, создает предрасположенность к стрессам. У физически активных людей реже отмечаются сосудистые заболевания мозга.
Если здоровым людям физическая активность нужна для профилактики заболеваний, то лечебная физкультура для страдающих сердечно-сосудистыми заболеваниями является и профилактическим, и активным лечебным методом. Она способствует нормализации уровня артериального давления, улучшению сердечной деятельности и мозгового кровообращения, уменьшению и даже ликвидации проявлений заболевания, повышению физической работоспособности.
К у р е н и е
Научные данные свидетельствуют: курение в два раза увеличивает опасность возникновения сердечно-сосудистых заболеваний, является причиной 60-85% смертей от рака легких, пищеварительного тракта, полости рта. В резолюции Всемирной Организации Здравоохранения указывается, что отказ от курения мог бы спасти в ближайшие 20 лет свыше 100 миллионов жизней.
В основе болезнетворного влияния курения лежат быстро наступающие изменения в составе крови под влиянием никотина, окиси углерода и других веществ (всего в дыме содержится более 3400 соединений). Повышается артериальное давление, увеличивается частота сердечных сокращений, концентрация ряда биологически активных веществ. Изменяется функция и активность кровяных пластинок, что приводит к нарушению свертываемости. Все это повышает риск сердечно-сосудистых заболеваний у курильщиков, ухудшает кровоток в сосудах различного калибра, а значит и кровоснабжение органов и тканей.
При соединении гемоглобина с окисью углерода образуется карбоксигемоглобин, не способный переносить кислород и удалять углекислоту. В результате возникает и прогрессирует кислородное голодание тканей, к которому наиболее чувствительны мозг, сердце и почки. Особенно велик его вред при сужении просвета сосудов, чаще всего наблюдаемом при атеросклерозе, когда снабжение тканей кислородом и без того значительно снижается. Поскольку курение способствует повышению артериального давления, риск кровоизлияния в мозг у курящих увеличивается в 2,5 раза по сравнению с некурящими. Особенно пагубное воздействие оказывает длительное многолетнее курение.
Доказано, что развитие субарахноидальных кровоизлияний напрямую связано с курением. Риск этого заболевания особенно велик у тех, кто ежедневно выкуривает пачку и более сигарет и каждый день употребляет алкоголь. Пребывание в накуренных помещениях может ухудшить здоровье людей, которые сами не курят, но становятся жертвами чужого легкомыслия и бессердечия. Это в первую очередь касается страдающих сердечно-сосудистыми и легочными заболеваниями, аллергическими реакциями, рискующих получить тяжелые обострения страдания.
А л к о г о л ь
Пьянство и алкоголизм резко усиливают действие других факторов риска сердечно-сосудистых заболеваний. В молодом возрасте в подавляющем большинстве случаев инсульты развиваются у страдающих хроническим алкоголизмом и обычно в состоянии опьянения. Острая алкогольная интоксикация или попросту перепой у них может сыграть роль спускового крючка, приведя в действие сложный механизм выстреливающий инсультом. У систематически употребляющих алкоголь гораздо чаще, чем у непьющих, возникают как кровоизлияния в мозг, так и инфаркты мозга и протекают они гораздо тяжелее, нередко с трагическим исходом. Эти больные значительно реже выживают в отдаленном периоде после перенесенного инсульта, у них медленнеевосстанавливаются нарушенные функции, остаются грубые дефекты, затрудняющие реабилитацию.
У больных хроническим алкоголизмом нередко бывают субарахноидальные кровоизлияния даже при отсутствии сосудистого заболевания, гипертонической болезни, атеросклероза сосудов головного мозга, аневризм, а также травматического поражения мозга. Часто их исход неблагоприятен.
Пьянство, алкоголизм и алкогольная абстиненция приводят к нарушениям кровообращения во всех отделах мозга. В сосудах его вещества и оболочках застаивается кровь. Стенки сосудов пропитываются плазмой, вокруг них возникают кровоизлияния. В капиллярах образуются тромбы, а вокруг них – отек. Набухают и повреждаются нервные клетки. У больных с алкогольной абстиненцией, осложнившейся артериальной гипертонией, может развиться омертвение стенок сосудов и как следствие – нарушения мозгового кровообращения.
Под влиянием алкоголя повышается сосудистая проницаемость, изменяется сосудистый тонус. Алкогольная интоксикация повышает свертываемость крови. При ишемических интоксикациях у страдающих алкоголизмом с длительным злоупотреблением алкоголем наблюдается поражение многих сосудов.
Известно, что где много пьют, там много курят. Алкогольная и никотиновая интоксикации взаимно усиливают друг друга, прокладывая дорогу тяжелейшим сердечно-сосудистым заболеваниям: инсульту, инфаркту миокарда, перемежающей хромоте.
Сосудистые заболевания головного мозга занимают одно из первых мест в ряду многих медицинских и социальных последствий алкоголизма, диктующих настоятельную необходимость активной борьбы с пьянством, принявшим в нашей стране размеры настоящей эпидемии.
О ж и р е н и е
Проблема ожирения имеет большое значение, поскольку представляет угрозу инвалидизации людей молодого возраста, снижения продолжительности жизни из-за частого возникновения тяжелых сопутствующих заболеваний: артериальной гипертонии, нарушений липидного обмена, атеросклероза и обусловленной ими патологии (инсульт, инфаркт миокарда, поражения глаз, почек, сосудов конечностей). Сердечно-сосудистые болезни у страдающих ожирением в большинстве случаев возникают в молодом возрасте, их риск растет по мере увеличения массы тела и зависит также от особенностей отложения жировой ткани. Наиболее опасен для здоровья абдоминальный тип ожирения (отложение жира на животе), который во многих случаях сочетается с целым комплексом гормональных и обменных нарушений.
Главные причины ожирения – переедание, чрезмерное употребление жирной пищи в сочетании с низкой физической активностью при наследственной предрасположенности. Ожирение возникает в результате длительного нарушения энергетического баланса, когда поступление энергии в организм с пищей превышает энергетические траты организма.
Правила рационального питания
- Не голодайте!
- Старайтесь употреблять меньше жиров и углеводов.
- Постепенно снижайте калорийность суточного рациона, для этого уменьшайте в объеме привычные для вас порции завтрака, обеда и ужина.
- Еда должна быть сбалансированной и разнообразной. Питание — регулярным и не менее трех раз в день. Ужин — не позднее 18 часов. Около 21 часа следует выпить стакан кефира или съесть яблоко, чтобы желудок ночью не был пустым.
Порочная практика неправильного питания обусловлена современным стилем жизни: завтрак — ничего или чего-нибудь слегка, обед — нормальный, чаще легкий, ужин — всегда обильный. Аргументы, которые оправдывают порочнуюпрактику, убедительны: утром некогда, обед — самое время для работы, ужин — семья в сборе, друзья пришли в гости, можно хорошо посидеть за столом, компания приятная, да и поесть пора. Нужно отказаться от этой практики. Вспомните: "завтрак съешь сам, обед раздели с другом, а ужин отдай врагу". Соблюдайте это ценное правило рационального питания.
- Ешьте без ограничений свежие фрукты, ягоды, овощи.
- Убедитесь в том, что индивидуальная программа питания учитывает Ваши пищевые вкусы. В этом случае соблюдать ее будет приятнее и легче.
- Откажитесь от вредных пищевых стереотипов, так как они являются ведущим фактором развития ожирения: поздний ужин, ночная еда, переедание, предпочтение жирной, жареной, острой пищи и "еда до отвала".
- Уменьшите чувство голода. Голод — это мотивация или совокупность биохимических, физиологических и психических процессов, которые направлены на поиск, приготовление и употребление пищи, чтобы подавить рефлекс голода. Следует есть побольше зелени и овощей, которые заполняют объем желудка, не раздражая его слизистой оболочки и создают чувство сытости и комфорта. С этой же целью можно за 30 минут до еды съесть фрукты.
- Снизьте аппетит. Если голод — это желание поесть, то аппетит —желание есть во время еды. Это сильная эмоция, которая возникает при виде и запахе любимой пищи. Следует уменьшить аппетит, есть все невкусное или нелюбимое, потому что вкусную еду можно поглощать в неумеренных количествах.
- Избегайте застолий, являющихся, к сожалению, необходимым атрибутом культуры коммуникации многих народов. Главное — избежать коллективного обжорства и пьянства, чтобы не испортить фигуру и радость взаимного общения. Застолье противопоказано на всех этапах снижения массы тела. Оно сводит к минимуму все достижения. Если же избежать застолий и банкетов не удается, надо хотя бы отказаться от алкогольных напитков и жирной закуски. В качестве диетической закуски употреблять салаты, зелень, фрукты.
- Умерьте алкоголь, а лучше вовсе откажитесь от него — он способствует не только усвоению, но и употреблению жирной пищи, так как повышает аппетит. Известно, что даже небольшие дозы алкоголя очень стимулируют аппетит, приводят к перееданию и неразборчивости в пище. Прием спирта, водки и других крепких напитков вмешивается в биохимические процессы организма, разрушает здоровые стереотипы питания и блокирует инстинкт самосохранения. По существу, алкоголь начинает руководить биохимией, физиологией и психикой человека либо временно (на период опьянения и похмелья), либо навсегда (если развивается алкоголизм).
- Откажитесь от пива, ведь это высококалорийный напиток, "жидкий хлеб". Само по себе пиво способствует усилению аппетита, провоцирует потребление соленой пищи, что ведет к задержке жидкости. Его с уверенностью можно причислить к напиткам, вызывающим ожирение.
- Разлюбите газировку, потому что все напитки, включая минеральную воду, сильно раздражают слизистую оболочку желудка, кишечника, усиливают аппетит и приводят к нарушению работы желудочно-кишечного тракта. Тем не менее, даже дети, не говоря о взрослых, с первых шагов жизни невежественными родителями приучаются к газированным напиткам. Последствия не заставляют ждать: заболевания желудка, холецистит, панкреатит, сахарный диабет, ожирение — лишь небольшой перечень проблем любителей газировки. Употребляйте чистую родниковую воду или некрепкий чай — это прекрасная альтернатива неполезным напиткам.
- Боритесь с сенсорным голодом или скукой. Некоторые люди, не испытывая голода часто сетуют, что "без вкусненького стало как-то скучно". Не секрет, что многие курят, едят и пьют просто от скуки. Скука — спутник одиночества. Обычно такие люди сидят вечером у телевизора и чего-то жуют, а тут, когда надо похудеть, вроде бы нечем заняться. Помните — скука опасна потому, что является последним резервом темных сил чревоугодия, не дающим человеку шанса вернуться к здоровой полноценной жизни. Боритесь с этими силами! Посвятите свой досуг физкультуре, спорту, клубам здоровья, общению с друзьями, театрам, музеям, путешествиям, умным книгам и новым знакомствам.
- Боритесь с искушением прекратить диету, потому что хороший психологический настрой и знание приемов борьбы с вредными привычками питания позволят преодолеть препятствия на пути к здоровью. Продержитесь первую неделю, когда искушение прервать диету особенно сильно. Это связано с тем, что в первые дни ограничения питания организм использует быстрые, а затем — стратегические энергетические резервы. Происходит сложная биохимическая перестройка обмена веществ, физиологии и психоэмоциональных параметров. В эти дни могут быть легкие функциональные нарушения деятельности желудочно-кишечного тракта, слабость, раздражительность, чувство голода, дискомфорта, желания вернуться к привычному стереотипу питания. Все это пройдет уже во вторую неделю программы снижения веса. А когда вы увидите результат, будет жаль, что все пойдет прахом из-за какой-то булочки, хоть и ароматной, с хрустящей корочкой.
Рекомендации к выбору продуктов питания для профилактики атеросклероза
(Текст подготовлен по материалам профессора Перовой Н.В., отдел биохимических маркеров хронических неинфекционных заболеваний ГНИЦПМ)
|
Виды продуктов |
Рекомендуются |
Потреблять в умеренном количестве |
Исключить из питания |
|---|---|---|---|
|
Зерновые |
Хлеб цельнозерновой, из муки грубого помола, каши, макаронные изделия |
Хлеб из муки тонкого помола |
Сдобный хлеб |
|
Супы |
Овощные |
Рыбные |
На мясном бульоне |
|
Молочные |
Молочные продукты и сыры сниженной жирности |
Полужирные молочные продукты и жиры |
Цельное молоко, сливки, жирные кисло-молочные продукты и сыры |
|
Яйца |
Яичный белок |
Яйца |
Яичница на животных жирах |
|
Морепродукты |
Морской гребешок, устрицы |
Мидии, крабы, лангусты |
Кальмары, креветки |
|
Рыба |
Все виды, особенно морская |
Жареная на растительных маслах, слабосоленая |
Жареная на животных жирах, твердых маргаринах или на неизвестных жирах |
|
Мясо и птица |
Курица, индейка без кожи, телятина, кролик |
Постные сорта говядины, баранины, ветчины; печень |
Жирное мясо, утка, гусь, жирные колбасы, паштеты |
|
Жиры |
Растительные жидкие масла: подсолнечное, оливковое, соевое |
Мягкие растительно-жировые спреды, не содержащие транс-жиры |
Сливочное масло, жир мяса, сало, твердые маргарины |
|
Овощи и фрукты |
Любые свежие, мороженные, паровые, отварные, бобовые |
Картофель, жареный на растительных маслах |
Картофель и др. овощи, жареные на животных или неизвестных жирах |
|
Орехи |
Миндаль, грецкие |
Арахис, фисташки, фундук |
Кокосовые, соленые |
|
Десерт |
НЕ подслащенные соки, морсы, фруктовое мороженое |
Кондитерские изделия, выпечка, кремы, мороженое на растительных жирах |
Выпечка, сладости, кремы, мороженое, пирожное на животных жирах |
|
Приправы |
Перец, горчица, специи |
Соусы несоленые |
Майонез, сметанные соленые |
|
Напитки |
Чай, кофе, вода, безалкогольные напитки |
Алкогольные напитки - малое/умеренное количество |
Кофе или шоколадные напитки со сливками |
Как сохранить оптимальную массу тела
Похудеть при желании может каждый, самая трудная задача — снова не набрать вес. Что же делать, чтобы оставаться в хорошей форме?
- Продолжать контролировать свой режим питания. Диета должна быть сбалансированной, содержать много овощей, фруктов и злаковых.
- Определить ситуации, которые провоцируют нарушение диеты, и научиться их избегать.
- Не бросать физическую нагрузку. Еще никому и никогда не удавалось сохранить стройность без физической активности.
- Не делать все в одиночку. Стараться не терять контакт с лечащим врачом. Привлекать в оздоровительный процесс свое окружение — поддержка родных и друзей помогает успешно справляться с трудностями.
- Не опускать руки, если немного поправились, ведь сезонное увеличение веса зимой и осенью — обычное дело. Запомнить, что небольшая прибавка в весе допустима. Не сдаваться, а просто обсудить с врачом свои опасения.
Физическая активность обязательно является составляющей программы снижения массы тела. Недостаточность физической нагрузки — фактор риска нарушения мозгового кровообращения.
Физическая активность
20—30 минут в день бега, ходьбы, плавания или работы на велотренажере в умеренном темпе позволяют снизить уровень стресса, улучшить общее самочувствие, стабилизировать вес тела и уровень артериального давления, снизить содержание холестерина в крови, а следовательно — избежать инсульта.
Речь не идет об изнуряющих физических упражнениях. Главная задача — заставить себя перейти от малоподвижного образа жизни к более активному. По данным Всероссийского НИИ физической культуры, около 70% населения не занимается даже физкультурой, причем гиподинамия характерна для всех возрастов. Малоподвижный образ жизни вызывает атрофию мышц и костей, снижение активности синтеза белков с одновременным усилением их распада, декальцинацию костей, нарушение обмена электролитов, снижение сопротивляемости организма (в том числе — иммунитета), нарушения в сексуальной сфере у мужчин и женщин. Гиподинамия способствует увеличению атерогенных липопротеидов, снижению толерантности к углеводам, росту концентрациимочевой кислоты в крови, ожирению. Прогрессирует атеросклероз мозговых артерий, что приводит к инсульту.
Важное место физической активности в здоровом образе жизни человека определил Гиппократ: "Движение — пища для жизни". Современная наука доказала необходимость физической нагрузки. Упражнения обеспечивают увеличение работоспособности, эффективность кровообращения, тренируя сосуды и способствуя их эластичности.
Но избыточная по интенсивности и длительности физическая нагрузка может приводить к развитию метаболических и структурных изменений сердца и сосудов, в том числе и в головном мозге (синдром перетренированности).
Запомните правило: умеренная физическая нагрузка в любой форме лучше, чем ее полное отсутствие. Начните с простого:
- Три раза в день вставайте из кресла, распрямитесь и ходите вокруг него в течение 10 минут.
- Ходите по лестнице, вместо того чтобы пользоватьсялифтом.
- Попробуйте часть пути на работу и обратно ходить пешком.
- Вместо разговора по телефону не ленитесь — сходите к коллегам по работе сами.
Выполняйте эти советы хотя бы в течение 2—4 недель, и почувствуете себя гораздо лучше. Повышение физической нагрузки должно быть постепенным, таким, чтобы это доставляло удовольствие. Вашей целью должно быть всего 20— 30 минут любой активности в день, но ежедневно. Если врач разрешил, то посещайте бассейн, занимайтесь спортом. Результат программы физических упражнений тогда будет достигнут, когда появится желание двигаться и вы станете получать удовольствие от занятий. Радость движения объясняется перестройкой обмена веществ. Вся биохимия организма будет направлена на ликвидацию любой лишней калории. Именно к этому и надо стремиться.
Старайтесь не перегружать организм. Нужно избегать переутомления, постепенно и плавно увеличивать интенсивность и объем упражнений. Контролируйте пульс, артериальное давление, частоту дыхания до и после упражнений. Цель физической активности состоит в нормализации, а не дестабилизации деятельности сердечно-сосудистой системы, в снижении артериального давления, избавления от одышки, выведении лишней жидкости, гибкости позвоночника и повышении силы и выносливости мышц.
Следует постепенно увеличивать объем и интенсивность физкультуры на 10% еженедельно, а не ежедневно. Постепенность позволит перестроить обмен веществ оптимально и закрепить их на длительный срок.
Лучше всего ходьба, бег, езда на велосипеде, плавание, подвижные игры на свежем воздухе. Ходьба часто недооценивается сторонниками быстрых решений, которые сразу переходят на бег. Длительная ходьба в среднем темпе километр за километром сжигает лишние калории, так же как и бег трусцой. При этом нет больших ударных нагрузок на позвоночник, суставы. Прогулки в среднем темпе ежедневно в течение 1—2 часов дают очень хороший результат при снижении веса и тренировке сердечно-сосудистой системы.
Бег позволяет эффективно сжигать лишние калории и поддерживать физическую форму. Однако при избыточном весе к нему надо относиться осторожно. У тучных людей бег оказывает чрезмерную нагрузку на опорно-двигательный аппарат и сердечно-сосудистую систему.
Целесообразно начинать занятия с ходьбы в первые 2— 3 недели, а затем постепенно добавлять беговые нагрузки.
Езда на велосипеде или работа на велотренажере также эффективны. Эти виды упражнений не перегружают органы движения и хорошо дозируются. Для нетренированных людей с избыточным весом езда на велосипеде предпочтительнее, так же как и ходьба. Поскольку в этом виде спорта в основном загружены передние мышцы бедра, то следует чередовать езду на велосипеде в течение недели с ходьбой, бегом, плаванием, гимнастикой, чтобы включить и другие мышцы.
Плавание — самый адекватный, безопасный и физиологический вид спорта, Плавание тренирует сердечно-сосудистую, дыхательную системы, хорошо дозируется, формирует мышечный корсет позвоночника. Нужно 1—2 раза в неделю посещать бассейн.
Подвижные игры приносят удовольствие общения и способствуют поддержанию оптимального веса. Однако у тучных людей они могут вызвать нарушение функций органов движения, дыхания и сердечно-сосудистой системы. Поэтому подвижные игры допустимы после нормализации физиологических параметров организма: пульса, артериального давления и частоты дыхания.
ЗАНЯТИЕ 2
Формы клинического течения инсульта
ИНСУЛЬТ — острое нарушение мозгового кровообращения. По характеру поражения выделяют ишемический инсульт, возникающий вследствие недостаточного кровоснабжения (ишемии) мозга, и геморрагический инсульт, или спонтанное (нетравматическое) внутричерепное кровоизлияние. В особую группу выделяют преходящее нарушение мозгового кровообращения, или транзиторную ишемическую атаку, при котором неврологические симптомы регрессируют в течение 24 ч. Кроме того, выделяют прогрессирующий инсульт (инсульт "в ходу"), при котором симптоматика продолжает нарастать, и завершившийся инсульт, при котором неврологический дефицит уже стабилизировался.
Преходящие нарушения мозгового кровообращения, или транзиторные ишемические атаки (ТИА), в большинстве случаев связаны с кардиогенной или артерио-артериальной эмболией. Реже они возникают при выраженном сужении сонных или позвоночных артерий на фоне резкого снижения АД; при этом очаговые неврологические симптомы нередко появляются на фоне предобморочного состояния. В зависимости от участка головного мозга, вкотором произошла транзиторная ишемическая атака, могут быть характерны самые разные симптомы: парез конечностей, слепота или снижение зрения на один глаз, головокружение, тошнота и рвота, двоение, дисфагия (нарушение глотания), атаксия (нарушение равновесия при стоянии и ходьбе), спутанность сознания и игнорирование противоположной половины пространства,амнезия (нарушение памяти), корковая слепота и другое.Продолжительность очаговой симптоматики при ТИА в большинстве случаев не превышает нескольких минут. Клиническое значение ТИА состоит в том, что они, будучи предвестником инсульта и инфаркта миокарда, требуют быстрых и решительных действий по их предупреждению. Следует попытаться установить причину ТИА — стенозирующее поражение внечерепных или крупных внутричерепных артерий или заболевание сердца.
Ишемический инсульт может быть вызван тромбозом или эмболией внечерепных или внутричерепных мозговых артерий. Тромботический инсульт обычно возникает на фоне атеросклероза мозговых артерий. Атеросклеротическая бляшка формируется в артериях крупного или среднего калибра. Она не только суживаетпросвет сосуда, но и способствует формированию тромба, вызывающего закупоркуэтого сосуда и острую локальную ишемию мозга, которая приводит к его некрозу (инфаркту мозга). При тромботическом инсульте симптомы часто развиваются в ночное время, и больной уже просыпается с парезом или афазией. Если же инсульт развивается в дневное время, то характерно постепенное прогрессирование неврологического дефекта в течение нескольких часов. Общемозговые симптомы (головная боль, угнетение сознания, эпилептические припадки) часто отсутствуют, однако при обширных инфарктах они могут быть выражены в той же степени, что и при геморрагическом инсульте. Тромботическому инсульту нередко предшествуют ТИА.
Эмболия сосудов мозга. Источником эмболического материала чаще всего бывают тромботические массы в левом предсердии, которые формируются, например, при мерцательной аритмии, кардиомиопатии, пороке сердца или инфаркте миокарда. При бактериальном эндокардите происходит закупорка мозговых сосудов септическими эмболами, представляющими собой фрагменты вегетации, образующихся на инфицированных клапанах. Для эмболического инсульта характерно внезапное развитием симптоматики. Неврологический дефект бывает максимальным уже в самом начале заболевания. Нередко больной, у которого стремительно развился парез, не успев ухватиться за ближайшую опору, падает на пол. Для эмболического инфаркта более характерны головная боль, потеря сознания, эпилептические припадки.
Лакунарные инфаркты обусловлены патологией мелких мозговых артерий. Самая частая причина лакунарных инфарктов — гипертоническая микроангиопатия (артериосклероз), возникающая у больных с артериальной гипертензией. Лакунарным инфарктам редко предшествуют ТИА. Инсульт может развиться как во время сна, так и днем, часто отмечается постепенное нарастание симптоматики в течение нескольких часов. Отсутствуют общемозговые симптомы (угнетение сознания, головная боль, эпилептические припадки), очаговые нарушения высших мозговых функций. Для лакунарных инфарктов особенно характерны четыре синдрома (изолированный гемипарез – ослабление одной половины тела, изолированная гемигипестезия – снижение чувствительности на одной половине тела, атактический гемипарез, при котором в конечностях одной половины тела отмечаются и парез – ослабление произвольных движений, и атаксия – расстройство координации произвольных движений, синдром дизартрия — неловкая кисть).
Внутримозговое кровоизлияние в большинстве случаев связано с артериальной гипертензией. Истечение крови может продолжаться от нескольких минут до нескольких часов, пока в месте кровоизлияния не сформируется тромб. При кровоизлиянии, связанном с артериальной гипертензией, гематомы чаще локализуются в глубинных отделах мозга. Реже причиной внутримозгового кровоизлияния бывают применение антикоагулянтов, тромболитических средств, васкулиты или опухоли мозга. Кровоизлияния при сосудистых аномалиях, приеме симпатомиметиков (амфетамина, кокаина) обычно локализуются в более поверхностных слоях полушарий (лобарные кровоизлияния). Нередкая причина лобарных кровоизлияний у пожилых больных — амилоидная ангиопатия (скопление бета-амилоидного белка в артериолах головного мозга).
Клиническиепризнаки обычно появляются внезапно в дневное время, они могут нарастать в течение нескольких секунд или минут, редко — медленнее, в течение нескольких часов или суток. Характерно, что очаговые симптомы возникают на фоне выраженных общемозговых симптомов (головной боли, тошноты, рвоты, угнетения сознания) и менингеального синдрома. В 10% случаев отмечаются генерализованные судорожные припадки. Однако при ограниченных кровоизлияниях общемозговые симптомы могут отсутствовать, что делает клиническую картину похожей на таковую при ишемическом инсульте.
Субарахноидальное кровоизлияние — кровоизлияние в подоболочечное пространство головного мозга. В 80% случаев спонтанное субарахноидальное кровоизлияние обусловлено разрывом внутричерепной аневризмы. Более редкими его причинами являются травма, расслоение внутричерепной артерии, геморрагический диатез. Субарахноидальное кровоизлияние проявляется внезапной необычайно интенсивной головной болью. Часто в момент разрыва наступает потеря сознания, отмечается повторная рвота. Менингеальные симптомы могут появляться спустя несколько часов. Примерно у половины больных за 2 — 3 недели до инсульта отмечаются преходящие головные боли. У части больных отмечаются симптомы, связанные со сдавлением аневризмой соседних структур (например, расширение зрачка и птоз, связанные со сдавлением глазодвигательного нерва). Диагноз можно установить при люмбальной пункции, позволяющей получить кровянистый ликвор, или с помощью компьютерной томографии. В первые несколько дней погибают 10% больных, в последующем летальные исходы в основном связаны с повторным кровоизлиянием, ангиоспазмом, гидроцефалией, электролитными нарушениями
Основные принципы лечения инсульта.
В подавляющем большинстве случаев больной с инсультом должен быть госпитализирован. Противопоказаниями к транспортировке могут служить: кома, некупирующиеся на месте резкое нарушение дыхания или отек легких, эпилептический статус, шок. Больных следует по возможности помещать в отделение интенсивной терапии.
Базисная терапия включает мероприятия, которые проводят при любом варианте инсульта. Их основная задача – предупредить осложнения, вызывающие вторичное повреждение мозга.
1. Поддержание дыхания предусматривает обеспечение проходимости дыхательных путей и достаточного кислородного снабжения организма. По показаниям проводят интубацию, санацию бронхиального дерева.
2. Контроль артериального давления и сердечной деятельности.
3. Предупреждение и лечение внутричерепной гипертензии и отека мозга.
4. Поддержание водно-электролитного баланса при четком учете введенной и выделенной жидкости.
5. Поддержание нормального уровня сахара крови: гипогликемия (пониженный уровень сахара крови) и гипергликемия (повышенный уровень сахара крови) в равной степени опасны для мозга.
6. Поддержание нормальной температуры тела.
7. Питание больного начинают с 1-2-х суток, при необходимости прибегая к зондовому или парентеральному питанию.
8. Предупреждение контрактур, пролежней, мочевой инфекции.
9. Предупреждение тромбоза глубоких вен в парализованных конечностях.
10. Устранение болевого синдрома.
11. Предупреждение психомоторного возбуждения.
12. Предупреждение тошноты и рвоты.
13. Купирование эпилептических припадков.
14. Хирургическое лечение проводят при мозжечковых и поверхностных полушарных (лобных) кровоизлияниях.
Основные принципы реабилитации
Реабилитационная терапия должна быть особенно активной в течение первых месяцев после инсульта. Оптимальнее ее проводить по месту жительства, не прибегая к длительной госпитализации больного. Реабилитационные мероприятия включают речевую терапию, тренировку двигательных функций, мероприятия, направленные на восстановление бытовых навыков.
Основными принципами реабилитации (восстановительного лечения) являются: раннее начало, комплексность восстановительных мероприятий, их систематичность, поэтапное построение восстановительного лечения, активное участие в реабилитационном процессе самого больного и его близких.
Раннее начало реабилитации означает, что все необходимые мероприятия: лечебная гимнастика, занятия с логопедом по восстановлению речи должны начинаться уже в первые дни после инсульта, как только позволит общее состояние больного и состояние его сознания. Наиболее же интенсивно все восстановительные мероприятия проводятся в ранний восстановительный период, особенно в первые 2—3 месяца. Занятия эти должны проводиться систематически, без перерывов, независимо от того, где находится больной: в стационаре, дома, в санатории.
Комплексность реабилитации заключается в использовании широкого набора восстановительных мероприятий. В основе реабилитации больных с двигательными нарушениями лежит лечебная гимнастика (активная и пассивная) в сочетании с электростимуляцией мышц паретичной руки и ноги, с обучением ходьбе и бытовым навыкам. При мышечной спастичности — резком повышении тонуса мышц паретичных конечностей — используют специальные лонгеты и укладки (лечение положением), избирательный и точечный массаж, тепловые физиопроцедуры, лекарства, снижающие высокий мышечный тонус. При нарушении речи, которое обычно сопровождается нарушением письма, чтения и счета, главным в реабилитации являются регулярные занятия с логопедом.
Этапность построения реабилитации означает, что восстановительный процесс и с методической, и с организационной стороны может быть разбит на отдельные этапы. На каждом из них специалисты по реабилитации ставят определенные задачи и отрабатывают с больным упражнения, способствующие решению поставленных задач.
В организационном отношении наиболее эффективна следующая система: реабилитация начинается в неврологическом отделении больницы, куда больной доставляется машиной скорой помощи, через 1—1,5 месяца он переводится в восстановительное отделение (или в реабилитационный центр), откуда через 1-2 месяца выписывается или домой на амбулаторное лечение или в реабилитационный санаторий. Больным с речевыми нарушениями, с атаксией (нарушением равновесия при стоянии и ходьбе) рекомендуются повторные курсы лечения в реабилитационных учреждениях.
Большую роль в проведении восстановительного лечения играет семья, так как значительную часть восстановительного периода больной проводит дома.
Роль родных и близких заключается не только в проведении занятий с больным, но и в создании здорового психологического климата в семье. Сочетание доброжелательности и требовательности в отношении к больному благотворно сказывается на ходе восстановления нарушенных функций, помогает возвращению его к труду. Сверхопека, как и равнодушное, пассивное отношение к больному, затрудняет процесс восстановления.
Первая помощь при остром нарушении мозгового кровообращения.
Министерством здравоохранения Российской Федерации рекомендованы для применения на практике разработанные Федеральным Государственным Бюджетным Учреждением "Государственный научно-исследовательский центр профилактической медицины" Минздрава России и опубликованные в методических рекомендациях "Организация проведения диспансеризации и профилактических медицинских осмотров взрослого населения":
- "Неотложные меры самопомощи и взаимопомощи при развитии острых жизнеугрожающих заболеваний (состояний)";
- "Суммарный сердечно-сосудистый риск (прогностическое значение и методика определения)".
Неотложные меры самопомощи и взаимопомощи при развитии острых жизнеугрожающих заболеваний (состояний)
Памятка для пациента
В нашей стране до 80 % смертей происходит вне медицинских организаций - дома, на работе, на даче, в общественных и других местах. Большая часть из происходит скоропостижно или по механизму внезапной смерти. Однако, при владении несложными приемами оказания первой доврачебной помощи со стороны людей, окружающих человека, оказавшегося в таком критическом состоянии, а также знание каждого о мерах первой самопомощи может в большинстве случаев спасти жизнь больного. Помимо этого статистика показывает, что многие больные сами (или их родственники) поздно вызывают врача скорой медицинской помощи, что отдаляет и снижает вероятность спасения.
Настоящая памятка адресована практически всем людям, но особенно больным с сердечно-сосудистыми заболеваниями, с высоким и очень высоким риском их развития и осложнений и их родственникам и близким, так как известно, что нередко жизнеугрожающее осложнение, опасное фатальным исходом, может быть первым симптомом этих заболеваний.
Памятка направлена на предупреждение и снижение вероятности фатальных исходов при жизнеугрожающих состояниях, в ней описываются клинические симптомы, в отношении которых следует проявлять особую настороженность, приводятся рациональные приемы доврачебной помощи в период ожидания приезда врача скорой медицинской помощи.
ПЕРВАЯ ПОМОЩЬ ПРИ ОСТРОМ НАРУШЕНИИ МОЗГОВОГО КРОВООБРАЩЕНИЯ (ОНМК).
Основные признаки (симптомы) острого нарушения мозгового кровообращения:
- онемение, слабость "непослушность" или паралич (обездвиживание) руки, ноги, половины тела, перекашивание лица и/или слюнотечение на одной стороне;
- речевые нарушения (затруднения в подборе нужных слов, понимания речи и чтения, невнятная и нечеткая речь, до полной потери речи);
- нарушения или потеря зрения, "двоение" в глазах, затруднена фокусировка зрения;
- нарушение равновесия и координации движений (ощущения "покачивания, проваливания, вращения тела, головокружения", неустойчивая походка вплоть до падения);
- необычная сильная головная боль (нередко после стресса или физического напряжения);
- спутанность сознания или его утрата, контролируемые мочеиспускание или дефекация.
При внезапном появлении любого из этих признаков срочно вызывайте бригаду скорой медицинской помощи, даже если эти проявления болезни наблюдались всего несколько минут
Алгоритм неотложных действий
1. Срочно вызывайте бригаду скорой медицинской помощи, даже если эти проявления болезни наблюдались всего несколько минут
2. До прибытия бригады скорой медицинской помощи:
- Если больной без сознания положите его на бок, удалите из полости рта съемные протезы (остатки пищи, рвотные массы), убедитесь, что больной дышит.
- Если пострадавший в сознании, помогите ему принять удобное сидячее или полусидячее положение в кресле или на кровати, подложив под спину подушки. Обеспечьте приток свежего воздуха. Расстегните воротник рубашки, ремень, пояс, снимите стесняющую одежду.
- Измерьте артериальное давление, если его верхний уровень превышает 220 мм рт. ст., дайте больному препарат, снижающий артериальное давление, который он принимал раньше.
- Измерьте температуру тела. Если t 38° или более дайте больному 1 г парацетамола (2 таблетки по 0,5 г разжевать, проглотить),(при отсутствии парацетамола других жаропонижающих препаратов не давать!).
- Положите на лоб и голову лед, можно взять продукты из морозильника, уложенные в непромокаемые пакеты и обернутые полотенцем.
- Если больной ранее принимал лекарственные препараты снижающие уровень холестерина в крови из группы статинов (симвастатин, ловастатинфлувастатин, правастатин, аторвастатин, розувастатин) дайте больному обычную дневную дозу.
- Если пострадавшему трудно глотать и у него капает слюна изо рта, наклоните его голову к более слабой стороне тела, промокайте стекающую слюну чистыми салфетками.
- Если пострадавший не может говорить или его речь невнятная, успокойте его и ободрите, заверив, что это состояние временное. Держите его за руку на непарализованной стороне, пресекайте попытки разговаривать и не задавайте вопросов, требующих ответа. Помните, что хотя пострадавший и не может говорить, он осознает происходящее и слышит все, что говорят вокруг.
Помните!
- Что только вызванная в первые 10 мин от начала сердечного приступа или ОНМК скорая медицинская помощь, позволяет в полном объеме использовать современные высоко эффективные методы стационарного лечения и во много раз снизить смертность от этих заболеваний
- Что ацетилсалициловая кислота (аспирин) и нитроглицерин принятые в первые минуты могут предотвратить развитие инфаркта миокарда и значительно уменьшают риск смерти от него
- Что состояние алкогольного опьянения не является разумным основанием для задержки вызова бригады скорой помощи при развитии сердечного приступа и острого нарушения мозгового кровообращения - около 30% лиц внезапно умерших на дому находились в состоянии алкогольного опьянения.
- Что закрытый массаж сердца, проведенный в первые 60-120 секунд после внезапной остановки сердца позволяет вернуть к жизни до 50 % больных
Суммарный сердечно-сосудистый риск (прогностическое значение и методика определения).
Оценка абсолютного риска фатальных сердечно-сосудистых осложнений в предстоящие 10 лет жизни (суммарный сердечно-сосудистый риск) производится при помощи Европейской шкалы SCORE, предназначенной для стран очень высокого риска, к которым относится и Российская Федерация. К фатальным сердечно-сосудистым осложнениям (событиям) относятся: смерть от инфаркта миокарда, других форм ишемической болезни сердца (ИБС), от инсульта, в том числе скоропостижная смерть и смерть в пределах 24 часов после появления симптомов, смерть от других некоронарогенных сердечно-сосудистых заболеваний за исключением определенно неатеросклеротических причин смерти.
Шкала SCORE не используется у пациентов с доказанными сердечно-сосудистыми заболеваниями атеросклеротического генеза (ИБС, цереброваскулярные болезни, аневризма аорты, атеросклероз периферических артерий), сахарным диабетом I и II типа с поражением органов мишеней, хроническими болезнями почек, у лиц с очень высокими уровнями отдельных факторов риска, граждан в возрасте старше 65 лет (данные группы лиц имеют наивысшую степень суммарного 10-летнего сердечно-сосудистого риска) и гражданв возрасте до 40 лет, так как вне зависимости от наличия факторов риска (за исключением очень высоких уровней отдельных факторов) они имеют низкий абсолютный риск фатальных сердечнососудистых осложнений в предстоящие 10 лет жизни.
Методика определения суммарного сердечно-сосудистого риска по шкале SCORE.
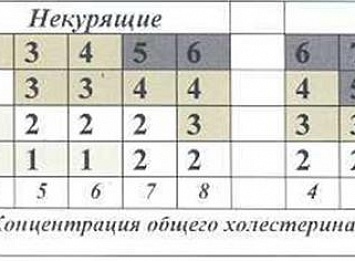
Выберите ту часть шкалы, которая соответствует полу, возрасту и статусу курения пациента. Далее внутри таблицы следует найти клетку, наиболее соответствующую индивидуальному уровню измеренного систолического артериального давления (АД ммрт.ст.) и общего холестерина (ммоль/л). Число, указанное в клетке, показывает 10-летний суммарный сердечно-сосудистый риск данного пациента. Например, если пациент 55 лет, курит в настоящее время, имеет систолическое АД 145 мм рт. ст и уровень общего холестерина 6,8 ммоль/л, то его риск равен 9% (на рисунке 1 цифра 9 размещена в окружности белого цвета).
Суммарный сердечно-сосудистый риск по шкале SCORE менее 1% считается низким.
Суммарный сердечно-сосудистый риск находящийся в диапазоне от >1 до 5% считается средним или умеренно повышенным.
Суммарный сердечно-сосудистый риск находящийся в диапазоне от >5% до 10% считается высоким.
Суммарный сердечно-сосудистый риск по шкале SCORE>10% считается очень высоким.
Шкалу SCORE можно использовать и для ориентировочной оценки общего числа (фатальных+нефатальных) сердечно-сосудистых событий (осложнений) в предстоящие 10 лет жизни - оно будет примерно в три раза выше, чем число, полученное по шкале SCORE при оценке только фатальных сердечно-сосудистых событий (осложнений).
Для мотивирования лиц, имеющих факторы риска к ведению здорового образа жизни может быть полезным сравнение рисков. Например, продемонстрировать 40-летнему курящему мужчине с уровнем артериального давления 180 мм рт.ст. и содержанием общего холестерина в крови 8 ммоль/л, что его суммарный сердечно-сосудистый риск смерти в ближайшие 10 лет жизни соответствует риску 65-летнего мужчины, не имеющего указанных факторов риска (см. рисунок 1 "Сравнение рисков").
Для лиц молодого возраста (моложе 40 лет) определяется не абсолютный, а относительный суммарный сердечно-сосудистый риск с использованием шкалы, представленной на рисунке 2.
Человек в возрасте до 40 лет без факторов риска (некурящий, с нормальным уровнем артериального давления и содержанием общего холестерина в крови - левый нижний угол таблицы) имеет в 12 раз меньший относительный суммарный сердечнососудистый риск по сравнению с человеком, имеющим указанные факторы риска (правый верхний угол таблицы). Данная информация может быть полезной при профилактическом консультировании молодых людей с низким абсолютным, но высоким относительным суммарным сердечно-сосудистым риском, как мотивирующий фактор к ведению здорового образа жизни.
Рисунок 2. Относительный суммарный сердечно-сосудистый риск для лиц моложе 40 лет (преобразование ммоль / л — мг / дл: 8 = 310, 7 = 270,6 = 230, 5 = 190,4 = 155).
Для мотивирования молодых людей можно также использовать методику сравнения рисков у лиц разного возраста (см. рис. 1 "Сравнение рисков"), которое позволяет проиллюстрировать высокую вероятность сокращения ожидаемой продолжительности жизни, если молодой человек с низким абсолютным и высоким относительным суммарным риском сердечно-сосудистых заболеваний не будет предпринимать превентивные меры по коррекции, имеющихся факторов риска.
Суммарный сердечно-сосудистый риск может быть выше, чем определяется но шкале SCORE и шкале относительного риска (рис. 2) в следующих случаях:
- у людей с низкой физической активностью (сидячей работой) и центральным ожирением (избыточная масса тела в большей степени увеличивает риск у молодых людей, чем у пожилых пациентов);
- у социально обездоленных лиц;
- у лиц с сахарным диабетом: шкалу SCORE следует использовать только у пациентов с сахарным диабетом I типа без поражения органов-мишеней (риск возрастает с увеличением концентрации сахара в крови);
- у лиц с низким уровнем холестерина липопротеинов высокой плотности, с повышенным содержанием триглицеридов, фибриногена, аполипопротеина В (апоВ) и липопротеина(а) [Lp(a)], особенно в сочетании с семейной гиперхолестеринемией,
- у лиц без клинических проявлений недостаточности мозгового кровообращения, но с доказанным атеросклеротическим поражением сонных артерий;
- у лиц с умеренной и тяжелой хронической болезнью почек [скорость клубочковой фильтрации (СКФ) <60 mL/min/1.73 м2 ];
- у лиц с семейным анамнезом преждевременного (раннего) развития сердечно-сосудистых заболеваний у ближайших родственников.
ЗАНЯТИЕ 3
Первичная профилактика сердечно-сосудистых заболеваний.
Первичная профилактика сердечно-сосудистых заболеваний разработана Федеральным Государственным Бюджетным Учреждением "Государственный научно-исследовательский центр профилактической медицины" Минздрава России и опубликована в рекомендациях "Профилактика хронических неинфекционных заболеваний" в разделе VII"Первичная и вторичная профилактика сердечно-сосудистых заболеваний".
Факторы риска и их профилактика
Факторы риска сердечно-сосудистых заболеваний.
В проспективных эпидемиологических исследованиях определены факторы, которые способствуют развитию и прогрессированию ССЗ. Это курение, нездоровое питание (недостаточное потребление, овощей/фруктов, избыточное потребление насыщенных жиров и поваренной соли), низкая физическая активность и избыточное потребление алкоголя. Длительное негативное действие поведенческих факторов приводит к развитию так называемых биологических факторов риска ССЗ. В их числе артериальная гипертония (АГ), дислипидемия, избыточная масса тела, ожирение и сахарный диабет. Существенный вклад в развитие и прогрессирование ССЗ вносят также психосоциальные факторы риска (низкий уровень образования и дохода, низкая социальная поддержка, психосоциальный стресс, тревожные и депрессивные состояния).
Результаты крупномасштабных международных исследований, в частности, исследования INTERHEART, показали, что определяющее влияние на риск развития инфаркта миокарда оказывают девять факторов, независимо от региона проживания, повышают риск развития ИМ: дислипидемия (apoB/apoAI), курение, АГ, абдоминальное ожирение, психосоциальные факторы (стресс, социальная изоляция, депрессия), сахарный диабет, понижают риск: употребление в достаточном количестве овощей и фруктов, регулярная физическая активность. Опубликованные в 2010 году результаты международного исследования INTERSTROKE показали, что практически те же факторы, и в первую очередь АГ, определяют риск развития мозговых инсультов.
Наибольший вклад в преждевременную смертность населения России вносят семь ФР: АГ (35,5%), гиперхолестеринемия (23%), курение (17,1%), недостаточное потребление овощей и фруктов (12,9%), избыточная масса тела (12,5%), избыточное потребление алкоголя (11,9%) и гиподинамия (9%).
Принимая во внимание многофакторную этиологию ССЗ, тесную взаимосвязь ФР и их потенцирующее действие, их влияние на здоровье рассматривается не дихотомически, а суммарно в рамках общепризнанной концепции суммарного СС риска.
По данным ВОЗ более трёх четвертей всех смертей от ССЗ можно предотвратить за счет оздоровления образа жизни и коррекции поведенческих ФР.
Профилактика ССЗ, которая признана в настоящее время в России важной государственной задачей, требует координированных действий работников системы здравоохранения, образования, средств массовой информации, политиков, институтов гражданского общества. Она может осуществляться на популяционном (население в целом) и индивидуальном уровне (стратегия высокого риска и вторичная профилактика).
Наибольший профилактический эффект и влияние на показатели здоровья населения достигается при сочетании разных стратегий (популяционной, высокого риска, вторичной профилактики). Необходимо отметить, что разделение на первичную и вторичную профилактику в определенной мере условно. В связи с развитием и внедрением в практике методов визуализации патологических процессов в сосудах границы деления профилактики ССЗ на первичную и вторичную постепенно стираются и теряют актуальность, заменяясь на представление о том, что атеросклероз - непрерывный процесс, имеющий длительную доклиническую (субклиническую) и клиническую стадии течения. Это представление о непрерывности процесса должно быть заложено в основу профилактики ССЗ как хронических заболеваний, которые начинают развиваться задолго до появления первых клинических симптомов. Больные часто умирают внезапно, не успев обратиться за медицинской помощью. В исследованиях показано, что профилактические меры (например, снижение АД и отказ от курения) эффективны в любом возрасте, в том числе в пожилом. В этой связи, основы ЗОЖ и в последующем профилактические мероприятия должны быть образом жизни начинаться как можно раньше, включая соблюдение ЗОЖ беременной женщиной (до рождения ребенка) и продолжаться на протяжении всей жизни человека.
Основой профилактики ССЗ и их осложнений является оздоровление образа жизни и устранение/коррекция факторов риска ССЗ, а также раннее выявление ССЗ и риска их развития и эффективное лечение.
Ниже перечислены особенности образа жизни и поведенческих ФР, которые снижают вероятность ССЗ, обусловленных атеросклерозом:
- Отказ от потребления табака (класс I пользы рекомендации, уровень А доказательств).
- Достаточный уровень физической активности в соответствии с рекомендациями приведенными в таблице "Рекомендации по физической активности в целях профилактики ССЗ и их осложнений"
- Здоровое питание в соответствии с рекомендациями приведенными в таблице "Рекомендации по питанию для профилактики ССЗ".
- Контроль массы тела, отсутствие ожирения и избыточного веса (класс I пользы рекомендации, уровень А доказательств)
- Контроль артериального давление, АД ниже 140/90 мм рт. ст. (класс IIа пользы рекомендации, уровень А доказательств);
- Контроль уровня холестерина крови (уровень общего ХС крови ниже 5 ммоль/л или 190 мг/дл) (класс I пользы рекомендации, уровень А доказательств).
- Контроль уровня глюкозы крови (уровень глюкозы плазмы крови натощак не выше 6,1 ммоль/л) и (НЬА менее 7,0% ) (класс I пользы, уровень А доказательств)
- Контроль психоэмоционального состояния (преодоление психоэмоционального стресса, снятие психоэмоционального напряжения) (класс IIа пользы, уровень В доказательств), особенно у лиц с очень высоким СС риском (класс I пользы, уровень А доказательств).
Таблица "Рекомендации по физической активности в целях профилактики ССЗ и их осложнений"
|
Рекомендации |
Класс пользы |
Уровень доказательств |
|---|---|---|
|
Здоровые взрослые всех возрастов должны тратить 2,5-5 ч в неделю на обычную физическую активность или аэробную тренировку умеренной интенсивности или 1-2,5 ч в неделю на более интенсивные физические упражнения. Настоятельно рекомендовать лицам с сидячим образом жизни начать выполнение программ физических упражнений легкой интенсивности |
I |
А |
|
Физическая активность/аэробные нагрузки должны выполняться в несколько подходов каждый продолжительностью не менее 10 минут и равномерно распределяться на всю неделю, то есть на 4-5 дней в неделю. |
IIа |
А |
|
Пациенты с перенесенным инфарктом миокарда, АКШ, ЧКВ, со стабильной стенокардией или стабильной ХСН должны пройти аэробные тренировки от умеренной до энергичной интенсивности с выполнением упражнений 3 раза в неделю по 30 минут за сеанс. Настоятельно рекомендовать больным с сидячим образом жизни начать выполнение программ физической активности легкой интенсивности после адекватной оценки рисков и переносимости физических нагрузок. |
I |
А |
Таблица "Рекомендации по питанию для профилактики ССЗ".
|
Рекомендации |
Класс пользы |
Уровень доказательств |
|---|---|---|
|
Здоровое питание, включающее: - снижение потребления насыщенных жиров (менее 10% от общего калоража пищи) путем замены их на полиненасыщенные жирные кислоты, - максимально возможное ограничение потребления транс-жиров (менее 1% от общего калоража пищи), - потребление менее 5 г соли в день, - потребление 30-45 г клетчатки (пищевых волокон) в день из цельнозерновых продуктов, фруктов и овощей, - потребление 200 г фруктов в день (2-3 порции), - потребление 200 г овощей в день (2-3 порции), - потребление рыбы, по крайней мере, два раза в неделю, в один из которых будет жирная рыба, - ограничение потребления алкогольных напитков до 20 г/день (в пересчете на чистый спирт) для мужчин и до 10 г/день – для женщин, Рекомендуется как основа профилактики ССЗ при условии, что энергетическая ценность пищи должна быть ограничена количеством калорий, необходимых для сохранения (или достижения) здорового веса тела с ИМТ 25 кг/м2. |
I |
В |
Приоритеты в профилактике сердечно-сосудистых заболеваний
Оценка суммарного СС риска, в том числе по шкале SCORE имеет ключевое значение, так как уровнем этого риска определяется выбор профилактической стратегии и конкретных вмешательств. Чем выше риск, тем больше пользы от профилактических мер (класс I пользы рекомендации, уровень С доказательств), выделяют следующие группы риска:
Очень высокий риск
- Доказанный атеросклероз любой локализации (по данным ангиографии, МРТ, стрессэхокардиографии, дуплексного сканирования аорты и ее ветвей, сонных и других центральных артерий, а также перенесенный инфаркт миокарда, ОКС, реваскуляризация миокарда (ЧKB, АКШ) и другие процедуры по артериальной реваскуляризации, ишемический инсульт, облитерирующий атеросклероз периферических артерий)
- Сахарный диабет (тип 1 или тип 2) с одним и более ФР и/или повреждение органов-мишеней (например, микроальбуминурия 30-300 мг/сутки).
- Хроническая болезнь почек с выраженной почечной недостаточностью (СКФ <30 мл/мин/1,73 м2)
- Суммарный СС риск по шкале SCORE > 10% у лиц без клинических проявлений ССЗ
Высокий риск
- Значительно повышенный уровень отдельных ФР, например, семейная дислипидемия и АГ высокой степени тяжести
- Сахарный диабет (тип 1 или тип 2), без ФР и поражения органов-мишеней
- Хроническая болезнь почек умеренной степени тяжести (СКФ 30-59 мл/мин/1,73 м2)
- Суммарный СС риск по шкале SCORE >5% и <10% у лиц без клинических проявлений ССЗ
Умеренный риск
- Суммарный СС риск по шкале SCORE >1 и <5%
Низкий риск
- Суммарный СС риск по шкале SCORE < 1%
Основные цели профилактики ССЗ в клинической практике:
1. Помочь лицам с низким риском ССЗ продлить это состояние на долгие годы и помочь лицам с высоким суммарным СС риском уменьшить его.
2. Лицам с низким (< 1% по шкале SCORE) и умеренным (>1% и < 5% по шкале SCORE) СС риском для сохранения здоровья рекомендуется:
- не курить;
- соблюдать принципы здорового питания;
- поддерживать достаточный уровень физической активности: не менее 30 мин в день умеренной физической нагрузки;
- иметь индекс массы тела < 25 кг/м2 при отсутствие центрального ожирения;
- поддерживать АД на уровне менее 140/90 мм рт. ст.;
- иметь уровень ОХ менее 5 ммоль/л (< 190 мг/дл).
- иметь уровень ЛПНП менее 3 ммоль/л (<115 мг/дл).
- иметь уровень глюкозы в плазме крови натощак менее 6,1 ммоль/л (<110 мг/ дл)
- избегать стрессовых ситуаций, вырабатывать навыки его преодоления;
- своевременно проходить диспансеризацию и профилактические медицинские осмотры.
3. Лицам с высоким суммарным СС риском (5-9% по шкале SCORE или значительно повышенными уровнями отдельных ФР, например, семейной гиперхолестеринемией или АГ высокой степени тяжести) дополнительно рекомендуется достичь более жесткого контроля следующих факторов риска:
- ОХ крови менее 4,5 ммоль/л (<175 мг/ дл), предпочтительнее менее 4 ммоль/л (<155 мг/дл), при отсутствии противопоказаний;
- ЛПНП менее 2,5 ммоль/л (<100 мг/дл) (класс I пользы рекомендации, уровень А доказательств);
- уровень глюкозы в крови натощак менее 6,1 ммоль/л (<100 мг/дл) и HbAlc< 6,5 %, при отсутствии противопоказаний (класс IIв пользы рекомендации, уровень В доказательств);
4. Лицам с очень высоким суммарным СС риском (больные с установленным диагнозом атеросклероза любой локализации; СД II и I типа с микроальбуминурией; хронической болезнью почек; суммарным риском по шкале SCORE > 10%) дополнительно рекомендуется контролировать ЛПНП и держать их уровень ниже 1,8 ммоль/л (<70 мг/дл), при невозможности достижения этого уровня добиться снижения его на 50% от исходного уровня, (класс I пользы, уровень А доказательств);
Серьезную угрозу для больных с ССЗ создают сезонные эпидемии гриппа.
По данным Центра контроля заболеваний и профилактики (CDC) в период сезонного гриппа 2010-2011 гг, среди взрослых госпитализированных с лабораторно подтвержденным гриппом, 38% имели ССЗ. Риск заболеть гриппом, требующим госпитального лечения у больных с ССЗ, оказался в 2,7 раза выше, чем у остального населения аналогичного возраста. Результаты двух исследований показали значительное снижение сердечно-сосудистой смертности в группе вакцинированных пациентов по сравнению с невакцинированными (6% и 17% соответственно в одном исследовании и 9,5% и 19 % соответственно в другом исследовании).
Европейское кардиологическое общество, Американская ассоциации сердца и Американская коллегия кардиологов рекомендуют иммунизацию против гриппа инактивированной вакциной (вводится внутримышечно) в рамках комплексной вторичной профилактики у лиц с ИБС и другими ССЗ атеросклеротического генеза (класс I пользы рекомендации, уровень В доказательств).
В связи явно недостаточным уровнем реализации этой достаточно простой и высоко эффективной профилактической меры Государственный департамент здравоохранения США и Центр контроля заболеваний и профилактики в специальном обращении к медицинским провайдерам и специалистам первичной медико-санитарной помощи призывает их активизировать работу по убеждению пациентов с ССЗ не только ежегодно проходить прививки против гриппа, но и использовать другие простейшие меры по профилактике респираторной вирусной инфекции:
- пользоваться разовыми бумажными салфетками, а не носовыми платками для прикрытия рта и носа во время кашля или чихания;
- стараться не прикасаться руками к глазам, носу и рту;
- часто мыть руки водой с мылом, особенно после кашля или чихания.
Для элиминации вирусов респираторных инфекций из полости рта и носа целесообразно также частое полоскание горла и промывание носа. В этом отношении интерес представляет специальный раствор для промывания носа Долфин, по своему электролитному составу близкий к морской воде (плазме крови) с добавками растительных экстрактов солодки и шиповника, который можно использовать также и для полоскания горла. Профилактический и терапевтический эффект от применения которого показан в ряде исследований.
Следует обратить внимание, что синдром общей интоксикации, кашель, насморк, головная боль являются мощными побудительными мотивами к отказу от курения, по этой причине на приеме курящего пациента с ОРЗ всегда необходимо краткое профилактическое консультирование по отказу от курения. В состав комплексной терапии таких пациентов кроме указанных мер элиминации вируса из полости рта и носа целесообразно рекомендовать ингаляционное применение эфирных масел: по данным Шпагина Л.А и соавторов (2012) применение карманного ингалятора с эфирными маслами "Долфин" активно способствует снижению никотиновой зависимости и отказу от табакокурения.
Роль службы медицинской профилактики в предупреждении ССЗ
Роль врача (фельдшера) отделения медицинской профилактики (ОМП) или кабинета медицинской профилактик (КМП) в профилактике ССЗ, особенно первичной, является в учреждениях ПМСП ключевой. Врач (фельдшер) ОМП (КМП) помимо выполнения задач диспансеризации и профилактических медицинских осмотров обеспечивает проведение комплекса профилактических мероприятий как в рамках первичной, так и вторичной профилактики ССЗ:
- проводит индивидуальное углубленное профилактическое консультирование лиц с высоким и очень высоким суммарным СС риском с целью коррекции ФР, как по обращаемости, так и по направлениям врачей (фельдшеров);
- организует и проводит диспансерное наблюдение пациентов с высоким СС риском в соответствии с приказами МЗ РФ N° 1006н от 03.12.12 г. и 1011н от 06.12.12 г.
- организует и проводит школы здоровья для пациентов с ФР ССЗ с участием лечащих врачей и медицинского психолога, при необходимости других специалистов (кардиолога, диетолога и пр.)
- оказание на регулярной основе методической помощи медицинским работникам учреждения по вопросам факторной профилактики ССЗ (плановые занятия, индивидуальные консультации, выступления на врачебных конференциях и др.);
- совместно с участковыми врачами-терапевтами проведение на регулярной основе работы по повышению уровня информированности населения, обслуживаемого медицинским учреждением, и его мотивации к сохранению и укреплению здоровья, ЗОЖ.
Контроль поведенческих ФР должен начинаться как можно раньше (с детского и подросткового возраста) и продолжаться в течение всей жизни, особенно у группы лиц высокого риска развития ССЗ и пациентов с ССЗ. Исследования свидетельствуют, что пациенты считают врачей надежным источником информации о здоровье и хотят получить от них квалифицированную помощь в отказе от вредных привычек и стереотипов поведения. Именно поэтому профилактическое консультирование пациентов с ССЗ и высоким риском их развития должно стать неотъемлемой частью всех повседневной работы врачей (фельдшеров) ПМСП. Основные принципы профилактического консультирования лиц с ССЗ и высоким СС риском (краткого и углубленного) основываются на общих принципах профилактического консультирования.
Эффективность любых профилактических мероприятий повышается при вовлечении в них семьи пациента. Показано, что члены семьи, особенно супруги, имеют сходные поведенческие привычки. Наличие семейного анамнеза АГ, СД, как правило, бывает тесно связано не столько с наследственными факторами, сколько с поведенческими традициями семьи, в частности, в отношении питания, физической активности, склонности к злоупотреблению алкоголем, курению. При этом важно учитывать и гендерные особенности - более расположенными к взаимодействию с врачами и выполнению врачебных назначений чаще бывают женщины, что целесообразно использовать для убеждения мужчин в необходимости модификации образа жизни и коррекции поведенческих ФР, т.к. показано, что мужчины, особенно молодого и среднего возраста, несмотря на наличие явных ФР, редко расположены к их коррекции и изменению образа жизни. В некоторых группах населения возможны затруднения при проведении профилактических мероприятий, что часто требует от врача не только профессиональной подготовки, но знаний психологии поведения и навыков консультирования в таких ситуациях. Это относится к социально-неблагополучным группам (лица с низким и очень низким доходом, низким уровнем образования), пациентам, лишенным социальной поддержки (одиноко проживающие люди, потерявшие близких и пр.), находящихся нередко дома или на работе в состоянии стресса или психологической дезадаптации, имеющих тревожные и/ или депрессивные состояния.
Оценка риска, нефармакологическая терапия и профилактическое консультирование должно осуществляться у всех больных с ССЗ независимо от вида и тяжести заболевания по выше изложенным принципам. Особенное значение эти действия имеют у больных с АГ и клиническими проявлениями атеросклероза любой локализации в силу их наиболее отчетливой зависимости от ФР ХНИЗ, широкой распространенности и определяющей доле в структуре смертности населения.
Нефармакологическая терапия и профилактическое консультирование больных артериальной гипертонией.
РКИ подтверждают эффективность нескольких нефармакологических профилактических мер по снижению повышенного АД у пациентов с АГ за относительно короткие (до 1 года) и длительные (до 2 лет) периоды изучения результатов вмешательств. В частности, доказано достоверное снижение повышенного АД при снижении массы тела пациентов с избыточной массой тела, при повышении недостаточной физической активности, при снижении уровня потребления натрия (поваренной соли), при повышении потребления калия с пищевыми добавками, при снижении потребления алкоголя, при снижении уровня психоэмоционального напряжения/стресса.
В этих исследованиях определена и величина снижения АД в зависимости от применяемого вмешательства:
- снижение массы тела на 2-10 кг приводит к снижению уровня САД на 4-15 мм рт.ст.;
- умеренное повышение физической активности приводит к снижению уровня САД на 5-7 мм рт.ст.;
- снижение потребления соли до 100 ммоль/л (1 чайная ложка) приводит к снижению САД в среднем на 5,8 мм рт.ст.;
- потребление 60 ммоль (= 60 мг-экв) калия с пищевыми добавками приводит к снижению САД в среднем на 3,1 мм рт.ст.;
- сокращение на 50 % потребления алкоголя у лиц, употреблявших 200-400 мл алкогольных напитков в неделю (в пересчете на чистый этанол) приводило к снижению САД в среднем на 3,3 мм рт.ст;
- у лиц, получающих одно- или многокомпонентное вмешательство по управлению стрессом происходит снижение САД на 9-10 мм рт ст.
Перечисленные нефармакологические вмешательства являются также эффективными мерами для первичной профилактики АГ.
Оздоровление образа жизни может быть самостоятельной лечебной мерой у пациентов с незначительно повышенным АД, но ее также следует всегда рекомендовать пациентам с любым повышением АД, получающим АГП, поскольку это может существенно повысить эффективность лечения и позволит снизить дозы принимаемых лекарств.
Изменение образа жизни при АГ включает:
- отказ от курения;
- снижение массы тела при избыточной массе тела;
- уменьшение потребления соли до 5 г/ день;
- ограничение потребления алкоголя до не более 20 г/день этанола у мужчин и не более 10 г/день этанола у женщин;
- потребление овощей/фруктов (не менее 400 г день);
- ограничение в рационе насыщенных жиров и холестерина;
- регулярную физическую активность при малоподвижном образе жизни.
Особенности профилактического консультирования больных с высоким и очень высоким суммарным СС риском и клиническими проявлениями любой локализации атеросклероза
У этой категории пациентов все показанные профилактические мероприятия должны проводиться наиболее активно с целью достижения целевых уровней ФР. Наиболее оптимальный эффект достигается при мультидисциплинарных вмешательствах - сочетание усилий, знаний и навыков терапевтов, медсестер, психологов, диетологов, кардиореабилитологов и врачей лечебной физкультуры существенно повышает эффективность вторичной профилактики ССЗ.
Доказана эффективность группового профилактического консультирования (Школы здоровья для больных) пациентов, перенесших ИМ, вмешательства по реваскуляризации миокарда, больных с АГ, СД, сердечной недостаточностью. Отечественный опыт работы "Коронарных клубов", "Школ для больных ИМ" и "Школ для больных, перенесших операцию аортокоронарного шунтирования" показал, что технология группового обучения пациентов обеспечивает существенное улучшение основных показателей эффективности реабилитации и вторичной профилактики ИБС. Участие в групповом обучении не только дает больным необходимые знания, но и обеспечивает им необходимую социальную поддержку, как со стороны медицинских работников, так и со стороны других пациентов. Школа способствует формированию у больных адекватных представлений о причинах заболевания, понимание факторов, влияющих на прогноз, значительно повышает приверженность больных и их близких следовать рекомендациям и назначениям врача, позволяет обучить больных навыкам, помогающим преодолеть сложившиеся годами негативные для здоровья стереотипы поведения.
Важной составной частью профилактического консультирования больных ССЗ является обучение пациентов навыкам самоконтроля и оказания самопомощи (контроль массы тела, особенно важен при застойной сердечной недостаточности; контроль АД, уровня глюкозы крови у больных СД, оказание самопомощи при приступе стенокардии, пароксизме мерцания предсердий, резком повышении АД и других состояниях.).
Не менее важно обучить пациентов с ССЗ и высоким суммарным СС риском, а также его близких правилам неотложных действий, приема необходимых лекарств и своевременного вызова скорой медицинской помощи при острых жизнеугрожающих состояниях (развития острого коронарного синдрома, острого нарушения мозгового кровообращения и внезапной сердечной смерти), как основных причин высокой внегоспитальной смертности в России - более 80 % от числа всех умирающих от ССЗ.
В ряде стран имеется опыт программ самопомощи пациентам ССЗ (поддерживаются фондами, общественными организациями), которые направлены на повышение ответственности пациентов за контроль над заболеванием, включая приверженность лечению, формирование партнерства с врачом. Такие программы способствуют улучшению качества жизни пациентов, помогая им справляться с болезнью в повседневной жизни.
Профилактическое консультирование пациентов с ССЗ и психосоциальными факторами риска, которые являются независимыми ФР ССЗ, осложнений и смерти от ССЗ. К числу таких факторов относятся стресс острый и хронический (на работе и в семейной жизни), низкая социальная поддержка (социальная изоляция), низкий социально-экономический статус, тревожные и депрессивные состояния. Психосоциальные факторы в значительной мере отягощают клиническое течение ССЗ, существенно снижают приверженность больных к лечению и выполнению рекомендаций по коррекции образа жизни, ухудшают качество жизни больных, увеличивают риск инвалидизации, что повышает расходы системы здравоохранения.
Основным методом выявления указанных психосоциальных факторов является опрос и сбор анамнеза пациента, а также применение различных анкет-опросников и тестирующих компьютерных программ, в том числе с выдачей заключения и персональных рекомендаций. Широко используется в клинической практике Госпитальная шкала Таблица тревоги и депрессии, валидизированная в России. Шкала служит скрининговыминструментом для выявления наиболее часто встречающихся в общемедицинской практике психопатологических расстройств - тревожных состояний и депрессии.
Госпитальная Шкала Тревоги и Депрессии (HADS)
Каждому утверждению соответствуют 4 варианта ответа. Выберите тот из ответов, который соответствует Вашему состоянию, а затем просуммируйте баллы в каждой части.
|
Часть I (оценка уровня ТРЕВОГИ) |
Часть II (оценка уровня ДЕПРЕССИИ) |
|---|---|
|
1. Я испытываю напряжение, мне не по себе 3 - все время 2 - часто 1 - время от времени, иногда 0 - совсем не испытываю |
1. То, что приносило мне большое удовольствие, и сейчас вызывает у меня такое же чувство 0 - определенно, это так 1 - наверное, это так 2 - лишь в очень малой степени, это так 3 - это совсем не так |
|
2. Я испытываю страх, кажется, что что-то ужасное может вот-вот случиться 3 - определенно это так, и страх очень велик 2 - да, это так, но страх не очень велик 1 - иногда, но это меня не беспокоит 0 - совсем не испытываю |
2. Я способен рассмеяться и увидеть в том или ином событии смешное 0 - определенно, это так 1 - наверное, это так 2 - лишь в очень малой степени, это так 3 - совсем не способен |
|
3. Беспокойные мысли крутятся у меня в голове 3 - постоянно 2 - большую часть времени 1 - время от времени и не так часто 0 - только иногда |
3. Я испытываю бодрость 3 - совсем не испытываю 2 - очень редко 1 - иногда 0 - практически все время |
|
4. Я легко могу присесть и расслабиться 0 - определенно, это так 1 - наверно, это так 2 - лишь изредка, это так 3 - совсем не могу |
4. Мне кажется, что я стал все делать очень медленно 3 - практически все время 2 - часто 1 - иногда 0 - совсем нет |
|
5. Я испытываю внутреннее напряжение или дрожь 0 - совсем не испытываю 1 - иногда 2 - часто 3 - очень часто |
5. Я не слежу за своей внешностью 3 - определенно, это так 2 - я не уделяю этому столько времени, сколько нужно 1 - может быть, я стал меньше уделять этому времени 0 - я слежу за собой так же, как и раньше |
|
6. Я испытываю неусидчивость, мне постоянно нужно двигаться 3 - определенно, это так 2 - наверно, это так 1 - лишь в некоторой степени, это так 0 - совсем не испытываю |
6. Я считаю, что мои дела (занятия, увлечения) могут принести мне чувство удовлетворения 0 - точно так же, как и обычно 1 - да, но не в той степени, как раньше 2 - значительно меньше, чем обычно 3 - совсем так не считаю |
|
7. У меня бывает внезапное чувство паники 3 - очень часто 2 - довольно часто 1 - не так уж часто 0 - совсем не бывает |
7. Я могу получить удовольствие от хорошей книги, радио- или телепрограммы 0 - часто 1 - иногда 2 - редко 3 - очень редко |
|
Сумма баллов по части I |
Сумма баллов по части II |
|
Правило оценки: 0-7 баллов — "норма" (отсутствие достоверно выраженных симптомов тревоги и депрессии) 8-10 баллов — "субклинически выраженная тревога / депрессия" 11 баллов и выше — "клинически выраженная тревога / депрессия" Пример 1: по шкале тревоги (слева) получилось 11 баллов, по шкале депрессии (справа) - 3 балла. Можно сделать вывод, что имеет место клинически выраженная тревога, а уровень депрессии находится в пределах нормы Пример 2: по шкале тревоги получилось 15 баллов, по шкале депрессии - 9 баллов. Можно сделать вывод о том, что имеет место клинически выраженная тревога и субклинически выраженная депрессия Пример 3: по шкале тревоги получилось 6 баллов, по шкале депрессии - 1 балл. Можно сделать вывод о том, что уровни и тревоги, и депрессии находятся в пределах нормы | |
Коррекция психосоциальных ФР способствует улучшению психологического статуса, качества жизни больных, их приверженности к медикаментозному лечению и изменению образа жизни в позитивном направлении. Лицам с низкой социальной поддержкой необходимо проведение разъяснительной беседы по поводу данного ФР. Рекомендуется расширение социальных контактов, участие в формальных и неформальных объединениях по интересам, а также групповом психологическом тренинге. Лицам с высоким суммарным СС риском, больным ССЗ, имеющим высокий уровень психоэмоционального стресса даются следующие рекомендации:
- нормализовать повседневный режим труда и отдыха;
- обеспечить ночной сон длительностью не менее 7-8 часов;
- использовать выходные и праздничные дни, ежегодный отпуск для полноценного активного отдыха;
- оптимизировать физическую активность (по показаниям ежедневные пешие прогулки в среднем темпе, плавание, другие виды аэробной нагрузки);
- освоить несложные техники релаксации (дыхательный тренинг, аутотренинг, прогрессивная мышечная релаксация).
В случае необходимости проводится индивидуальное или групповое консультирование пациента у психолога/психотерапевта.Из эффективных немедикаментозных мер коррекции психоэмоционального напряжения используется когнитивная и поведенческая психотерапия, увеличение физической активности и реабилитация в санаторно-курортных условиях (особенно после перенесенного ИМ, ОКС, инсульта, операции реваскуляризации миокарда).
При наличии клинически значимых симптомов тревоги и депрессии следует рассмотреть вопрос о проведении психотерапии, назначении медикаментов или их комбинации, что может способствовать коррекции аффективных симптомов и улучшению качества жизни, связанного со здоровьем, однако он не всегда позволяет достичь четкого положительного воздействия на прогноз ССЗ. Класс рекомендаций по коррекции психосоциальных факторов и уровень их доказательств представлен в таблице "Рекомендации по самопомощи и уровень доказательств их пользы".
Таблица "Рекомендации по самопомощи и уровень доказательств их пользы"
|
Рекомендации |
Класс пользы |
Уровень доказательств |
|---|---|---|
|
Мультимодальные поведенческие вмешательства, включающие обучение пациента методам преодоления психоэмоционального напряжения/стресс, физические упражнения и психологическое консультирование, должны быть предписаны лицам с наличием психосоциальных факторов риска |
I |
А |
|
В случае клинически значительных симптомов депрессии, тревожности и враждебности, должны быть рассмотрены психотерапия или психотерапия в сочетании с лекарственной терапией. Такой подход может уменьшить проявления указанных признаков и повысить качество жизни, связанное со здоровьем, хотя доказательств определенного положительного эффекта на кардиальные конечные точки неубедительны. |
IIа |
А |